Cardiologie et cardiologie interventionnelle
Le service de cardiologie est situé dans le Bâtiment Flursheim, secteur jaune.
Les consultations ont lieu du lundi au vendredi.
Pour prendre rendez-vous ou pour toute information complémentaire, contactez le secrétariat du service au 01 46 25 24 68 ou au 01 46 25 26 71 de 9h à 16h00 ou par mail : secretariat.cardiologie@hopital-foch.com
Pour prendre rendez-vous au Centre de Santé La Défense, merci de contacter le 01 46 25 55 00.
Il vous est également possible de programmer votre consultation via Doctolib.
Informations patients
La cardiologie est la spécialité médicale qui traite les maladies du cœur et des vaisseaux.
À l’Hôpital Foch, l’offre de soins du service de cardiologie s’articule autour de trois axes : consultations, explorations et hospitalisations.
Consultations cardiologiques
Nos cardiologues vous reçoivent pour des consultations de cardiologie générale (traitement et suivi de l’hypertension artérielle, de l’insuffisance cardiaque, des maladies coronaires…) et pour des consultations de rythmologie (prise en charge des troubles du rythme cardiaque, surveillance des stimulateurs cardiaques…).
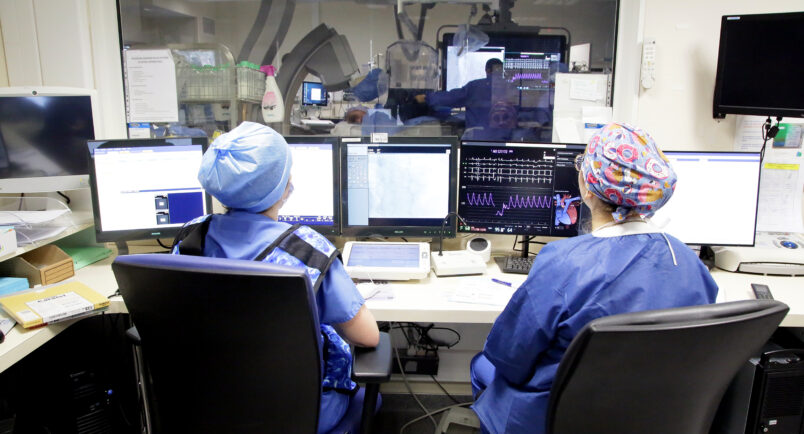
Explorations fonctionnelles
Cet axe regroupe les examens visant à poser le diagnostic des maladies cardiaques. Ces examens ont le plus souvent recours à des techniques d’imagerie. Ces techniques sont de deux types :
Techniques non invasives :
– Échographies transthoracique, transœsophagienne et de stress (effort et dobutamine) ;
– Épreuve d’effort ;
– Holter rythmique ;
– IRM cœur (morphologique et de stress).
Techniques invasives (nécessitant la ponction d’un vaisseau) :
– Coronarographies et angioplasties coronaires ;
– Explorations électrophysiologiques.
Hospitalisations
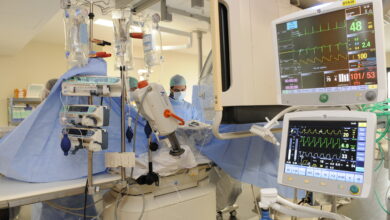
Le service de cardiologie dispose de 18 lits conventionnels (dont 14 chambres individuelles) télémétrés (équipés d’une technologie permettant la surveillance spécifique des patients cardiaques). Il y a également des lits dédiés aux patients devant bénéficier d’actes ambulatoires, dont les coronarographies, angioplasties coronaires, explorations électrophysiologiques, changements de boîtier de pacemaker, poses de holter implantable.
Notre unité de soins intensifs de cardiologie (USIC) est équipée de 8 lits scopés (équipés d’un écran relié au patient par des électrodes, assurant le suivi permanent des paramètres vitaux) pour la prise en charge des urgences cardiologiques 24h/24, 365 jours par an, avec astreinte d’angioplastie coronaire la nuit. Une équipe médicale dont un réanimateur de garde veille, au sein même du service, à la permanence des soins.
Nos réponses à vos questions
Les actualités du service
Nos podcasts
Association de patients
Cœur Couleur
L’association Cœur Couleur accueille les patients atteints de la maladie de Besnier-Boeck-Schaumann (BBS), dite Sarcoïdose. Il s’agit d’une maladie rare dont les différents stades impactent différemment chaque personne.
La permanence permettra d’échanger et de partager les témoignages avec les patients.
associationcoeurcouleur@outlook.fr
06 19 20 94 77
L'équipe